El dolor abdominal es un malestar común que casi todo mundo experimentará al menos una vez en la vida. El dolor en el lado inferior izquierdo del abdomen se conoce como dolor en el cuadrante inferior izquierdo (LLQ, por sus siglas en Ingles). Se puede originar en el tracto digestivo, la piel, los músculos de la pared abdominal, el tracto urinario, los vasos sanguíneos o los órganos reproductores masculinos y femeninos. Claves importantes en el diagnóstico del dolor del cuadrante inferior izquierdo (LLQ) serían las características del dolor y cualquier signo o síntoma que lo acompañe.
Las 12 causas comunes de dolor en el cuadrante inferior izquierdo en hombres y mujeres son:
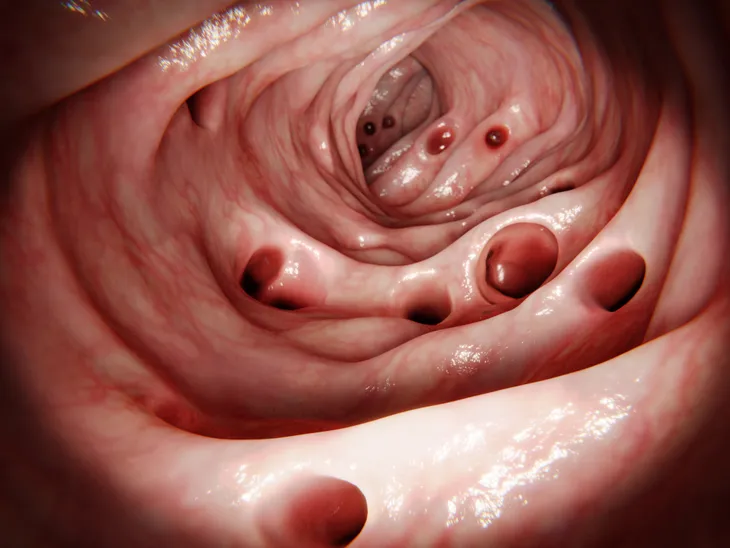
1. Diverticulitis
La diverticulitis es la causa más común de dolor LLQ. Representa inflamación e infección de uno o más divertículos, las cuales son pequeños sacos en el intestino grueso (colon). Los divertículos representan puntos débiles en la pared del intestino grueso. La mayoría de los divertículos ocurren en el colon sigmoide. La diverticulosis, o el desarrollo anormal de divertículos en el colon, es una enfermedad común en las personas de mediana edad y adultos mayores. Como resultado, la diverticulitis generalmente se considera una enfermedad de los ancianos.
Los signos y síntomas que lo acompañan pueden incluir náuseas y vómitos, estreñimiento, diarrea, inflamación, flatulencia (exceso de gases) o fiebre. La tomografía computarizada (TC) del abdomen se considera el mejor estudio de imágenes para confirmar el diagnóstico. El tratamiento de la diverticulitis incluye la administración de NPO (nada vía oral), terapia con antibióticos y avanzar la dieta según como se tolere. Las complicaciones de la diverticulitis pueden incluir fístulas (conexiones anormales entre órganos), abscesos, obstrucción intestinal, peritonitis y sepsis (una respuesta abrumadora a una infección que puede ser mortal).
2. Síndrome de Intestino Irritable
El síndrome del intestino irritable (SII), conocido también como colon irritable, es un trastorno gastrointestinal (GI) crónico. El SII es un diagnóstico de exclusión, lo que significa un diagnóstico de una condición médica alcanzada por un proceso de eliminación. Generalmente las condiciones potencialmente mortales son las primeras en eliminarse. Se desconoce la causa del SII, pero se cree que es el resultado de una combinación de movimientos anormales del tracto gastrointestinal; falta de comunicación entre el cerebro y el tracto gastrointestinal; y una mayor conciencia de las funciones corporales.
Los síntomas del SII pueden incluir dolor o calambres abdominales, inflamación, gases y alteración de los hábitos intestinales (por ejemplo, diarrea o estreñimiento). Estos síntomas deben estar presentes al menos tres meses. A pesar de una extensa investigación (como ser estudios de sangre, estudios de radiología, exámenes de heces y colonoscopia), no se identifica ninguna enfermedad orgánica. Se pueden observar cuatro patrones intestinales con SII: diarrea predominante (SII-D), estreñimiento predominante (SII-C), diarrea mixta y estreñimiento (SII-M) y no clasificado (SII-U). El tratamiento consiste principalmente en evitar la dieta y tener apoyo psicológico.
3. Intolerancia a la Lactosa
La intolerancia a la lactosa es un trastorno común y se caracteriza por una deficiencia de la enzima lactasa, la cual ayuda a digerir la lactosa en glucosa y galactosa. Tanto la glucosa como la galactosa son azúcares simples. Los niveles elevados de lactosa en sangre son responsables de los síntomas de intolerancia a la lactosa. La lactosa está presente en productos lácteos como leche, mantequilla, queso y helado. Es más probable que el trastorno afecte a personas de descendencia asiática, africana o nativo-americana.
Los síntomas de intolerancia a la lactosa pueden incluir heces blandas, dolor abdominal, inflamación, flatulencia (exceso de gases), borborigmos (ruido del estómago) y náuseas. El ajuste dietético (reducir o restringir el consumo de alimentos que contienen lactosa) es la forma principal de tratamiento para la intolerancia a la lactosa. La intolerancia a la lactosa no pone en peligro la vida. Las complicaciones de la intolerancia a la lactosa pueden incluir osteopenia (densidad ósea que es más baja de lo normal, pero no lo suficientemente baja como para ser clasificada como osteoporosis). Como resultado, la suplementación con calcio es recomendada para las personas intolerantes a la lactosa.
4. Enfermedad Celíaca
La enfermedad celíaca, también conocida como enfermedad celíaca o enteropatía sensible al gluten, es un trastorno crónico del tracto digestivo. Representa una incapacidad para tolerar el gluten, una proteína que se encuentra comúnmente en el trigo, centeno y cebada. Microscópicamente, el sistema inmunológico ataca la mucosa de los intestinos resultando en mala digestión y malabsorción. La frecuencia de la enfermedad celíaca en los Estados Unidos. Es relativamente baja (alrededor de un caso de cada 133 personas).
Los síntomas de la enfermedad celíaca pueden incluir dolor abdominal, diarrea, flatulencia (exceso de gases), pérdida de peso, borborigmos (ruido del estómago) y fatiga. El tratamiento principal de la enfermedad celíaca es la dieta: evitar el gluten. Puede que sea necesario utilizar corticosteroides como la prednisona en personas con progresión de la enfermedad celíaca a pesar de ajustar la dieta. Los corticosteroides tienen propiedades antiinflamatorias así como modifican la respuesta inmunitaria del cuerpo a la mucosa de los intestinos. El pronóstico para las personas (correctamente diagnosticadas y tratadas) es excelente.
5. Cálculos Renales
Los cálculos renales, también conocidos como nefrolitiasis, son un trastorno común del tracto urinario. La dilatación, estiramiento y espasmos del tracto urinario causan el dolor asociado con los cálculos renales. La condición es antigua y se ha encontrado en momias egipcias. La mayoría de los cálculos renales consisten en calcio. El ácido úrico comprende la mayor parte de la minoría de cálculos renales. Otros tipos de cálculos renales menos frecuentes son la cistina y la estruvita (fosfato de magnesio y amonio).
Los síntomas de los cálculos renales pueden incluir: dolor en el costado y/o en la parte inferior del abdomen, disuria (dolor al orinar), hematuria (sangre en la orina), náuseas y vómitos, frecuencia urinaria o fiebre y escalofríos. La tomografía computarizada (TC) del abdomen es el principal estudio de imágenes que se utiliza para diagnosticar cálculos renales. Aproximadamente del 80 al 90 por ciento de los cálculos renales desaparecen espontáneamente. El análisis de los cálculos renales eliminados revelará su composición y puede ser útil en el tratamiento de los cálculos recurrentes.
6. Estreñimiento
El estreñimiento es la molestia digestiva más común en los Estados Unidos. Los signos y síntomas del estreñimiento crónico pueden incluir:
- Menos de tres evacuaciones intestinales por semana
- Hacer esfuerzo para evacuar
- Heces duras o grumosas
- Sensación de obstrucción en el ano o el recto
- Sensación de no vaciar completamente el recto
- Requerir maniobras manuales, como aplicar presión en el abdomen con las manos o usar un dedo para eliminar las heces, para defecar.
El tratamiento del estreñimiento crónico se basa principalmente en ajustar la dieta y estilo de vida. Se recomienda ejercitarse regularmente, incrementar gradualmente el consumo de fibra, incrementar el consumo de agua y prestar atención a la necesidad de defecar. La fibra es posiblemente el mejor y menos costoso medicamento para el estreñimiento. El uso de polietilenglicol (MiralaxTM) está aumentando como terapia de primera línea para el estreñimiento crónico. Las complicaciones del estreñimiento pueden incluir hemorroides, fisuras anales, impactación fecal y prolapso rectal.
7. Enfermedad de Crohn
La enfermedad de Crohn es caracterizada por una inflamación crónica que puede afectar cualquier parte del tracto digestivo desde la boca hasta el ano. Es uno de los dos tipos principales de la enfermedad inflamatoria intestinal. Afecta con mayor frecuencia el intestino delgado o grueso (colon). Se desconoce la causa exacta de la enfermedad de Crohn. La aparición de la enfermedad tiene dos picos de edad: uno entre los 15 y 30 años y el segundo entre los 60 y 70 años.
El dolor abdominal y la diarrea son los síntomas de presentación más comunes de la enfermedad de Crohn. Otros síntomas pueden incluir sangrado rectal, fiebre, pérdida de peso, fatiga, náuseas, vómitos y pérdida de masa ósea. Los estudios de radiografia y la colonoscopia con biopsia son cruciales para el diagnóstico de la enfermedad de Crohn. Los corticosteroides, los derivados del ácido 5-aminosalicílico y los agentes inmunosupresores son los fármacos principales que se utilizan para tratar la enfermedad de Crohn. El manejo quirúrgico no es una cura, pero puede ser necesario para casos refractarios o difíciles de tratar.
8. Colitis Ulcerosa
La colitis ulcerosa es una enfermedad inflamatoria crónica del colon. Es el segundo de los dos tipos principales de enfermedad inflamatoria intestinal. La colitis ulcerosa generalmente solo afecta el intestino grueso o el colon y se desconoce su causa exacta. Ocurre con más frecuencia en personas de piel blanca en comparación con los afroamericanos o hispanos. Los judíos asquenazíes tienen el mayor riesgo de desarrollar colitis ulcerosa.
Los síntomas de la colitis ulcerosa pueden incluir dolor y calambres abdominales, diarrea, sangrado rectal, pérdida de peso, fiebre y fatiga. La enfermedad se diagnostica mejor con colonoscopia y biopsia. Los corticosteroides, los derivados del ácido 5-aminosalicílico y los agentes inmunosupresores son los fármacos principales que se utilizan para tratar la enfermedad. La causa más común de muerte entre los pacientes con colitis ulcerosa es el megacolon tóxico (el término para la colitis tóxica aguda con dilatación o ensanchamiento del colon) pero también aumenta el riesgo de desarrollar cáncer de colon.
9. Obstrucción Intestinal
La obstrucción intestinal es un bloqueo que impide que los alimentos pasen por el intestino delgado o el intestino grueso (colon) y es una condición de emergencia. Su frecuencia aumenta con la edad y como resultado, es más común en los ancianos. Las causas más comunes de obstrucción del colon son el cáncer de colon, la diverticulitis y las adherencias intestinales (formación de tejido cicatricial entre las superficies opuestas después de una cirugía o una infección).
Los síntomas de la obstrucción del colon pueden incluir dolor abdominal, estreñimiento, distensión abdominal, náuseas y vómitos e incapacidad para defecar o sacar gases. La tomografía computarizada (TC) del abdomen es la modalidad de radiografía de elección para el diagnóstico de obstrucción colónica. El tratamiento generalmente requiere hospitalización. Las complicaciones de la obstrucción intestinal pueden incluir la muerte de los intestinos y la peritonitis (infección de la cavidad abdominal), que se consideran graves y potencialmente mortales.
10. Hernia Inguinal
Una hernia inguinal ocurre cuando los intestinos sobresalen a través de un punto débil en los músculos abdominales. Es un tipo de hernia de la pared abdominal, que probablemente sea el más común de todos los problemas quirúrgicos. Las hernias inguinales (75%) son las más comunes de las hernias de la pared abdominal. Pueden clasificarse como directos o indirectos, siendo la mayoría indirectos. Con mayor frecuencia las hernias inguinales afectan a los hombres que a las mujeres y en su mayoría ocurren en el lado derecho.
Los signos y síntomas de una hernia inguinal pueden incluir un bulto en el área de la ingle, una sensación de ardor o dolor en el bulto, dolor en la ingle y una sensación de pesadez o arrastre en la ingle. El bulto puede ser más obvio al sentarse erguido, al toser o al hacer esfuerzo. Un examen físico es todo lo que se necesita para diagnosticar una hernia inguinal. La mayoría de las hernias inguinales requieren reparación quirúrgica. Las complicaciones de las hernias inguinales pueden ser hernia encarcelada y estrangulación intestinal.
11. Herpes
La culebrilla, también conocida como herpes zóster, es una infección viral que causa una erupción dolorosa. La erupción suele aparecer como una sola franja de ampollas que se envuelven alrededor del torso izquierdo o derecho y nunca cruzan la línea media del cuerpo. El herpes zóster es causado por la reactivación del virus varicela-zóster o varicela (que generalmente se adquiere en la infancia). Después de la resolución de la varicela, el virus puede permanecer inactivo en las raíces nerviosas por décadas.
El herpes zóster es principalmente una enfermedad de los adultos y se puede dividir en tres fases: etapa pre eruptiva, etapa eruptiva aguda y fase crónica (neuralgia post herpética). Los fármacos antivirales orales (aciclovir, Famciclovir y valaciclovir) pueden ser beneficiosos, pero son más eficaces si se inician dentro de las 72 horas posteriores al inicio de los síntomas. Hay vacunas disponibles para la prevención del herpes zóster. Las complicaciones del herpes zóster pueden incluir neuralgia post herpética (dolor nervioso persistente o recurrente que dura 30 días o más después de la infección aguda).
12. Colitis Pseudomembranosa
La colitis pseudomembranosa es una inflamación del colon causada por una infección con la bacteria Clostridium difficile. La liberación de toxinas bacterianas causa inflamación y daño al colon. La enfermedad afecta con mayor frecuencia a los ancianos en hospitales u hogares de ancianos y generalmente ocurre después del tratamiento con medicamentos antibióticos. Los antibióticos más estrechamente asociados con la causa de la enfermedad incluyen fluoroquinolonas, cefalosporinas, penicilinas y clindamicina.
Los síntomas de la colitis pseudomembranosa pueden incluir diarrea acuosa con calambres abdominales y sensibilidad. No es raro ver sangre o pus en las heces. La enfermedad se diagnostica mediante análisis de heces que detectan las toxinas producidas por C. difficile. Irónicamente, el tratamiento para la colitis pseudomembranosa es otro antibiótico, el metronidazol (FlagylTM). Las complicaciones de la colitis pseudomembranosa pueden incluir deshidratación, insuficiencia renal, perforación intestinal (ruptura), megacolon tóxico y muerte. La recurrencia de la infección ocurre en hasta el 20 por ciento de las personas diagnosticadas con colitis pseudomembranosa.