Las noticias sobre la superbacteria SARM, o Staphylococcus aureus resistente a la meticilina, son casi tan frecuentes como la cepa de la infección por estafilococo resistente a los medicamentos. Con nuevas historias que surgen casi a diario sobre el SARM en las escuelas primarias y en los vestuarios deportivos, no es de extrañar que este nuevo “súper insecto” esté en la mente de todos.
Examinemos las causas, los síntomas, el tratamiento, los factores de riesgo y la prevención del SARM…
1. ¿Qué es el SARM?
El Staphylococcus Aureus resistente a la meticilina (o SARM) es una cepa de la bacteria Staphylococcus aureus (o estafilococo) que infecta varias partes del cuerpo con llagas, furúnculos o infecciones cutáneas leves. Por lo general, todos tenemos estafilococos en nuestros cuerpos (y dentro de nuestras narices) sin amenaza de infección. Sin embargo, la bacteria estafilococo es peligrosa si ingresa al cuerpo a través de una herida o corte y causa una infección. Una causa principal de infecciones de la piel entre los estadounidenses, las infecciones por estafilococos suelen ser menores. Pero las formas graves de infección por estafilococos, como el SARM, dan como resultado la infección de heridas quirúrgicas, órganos (por ejemplo, pulmones que causan neumonía) y el torrente sanguíneo de personas con inmunidad debilitada.
2. ¿Qué hace resistente a SARM?
Lo que diferencia a SARM de otras bacterias es el hecho de que es difícil de tratar y, a menudo, resistente a los antibióticos. Inicialmente identificado en 1961, el SARM se trató una vez con antibióticos, pero con el tiempo la cepa se volvió resistente y se adaptó a la penicilina, oxacilina, meticilina, amoxicilina y otros antibióticos comunes que se usan para su destrucción.
Esto significa que SARM tiene el potencial de extenderse rápidamente a través de comunidades compactas, como son hospitales, centros comunitarios, residencias, escuelas y cualquier otro lugar donde espacios reducidos son compartidos y los habitantes entren en contacto frecuente de piel con piel.
3. ¿Cómo se contrae SARM?
SARM se propaga a través del contacto de piel a piel. Lo que significa que puede contraerlo, por ejemplo, al tocar a una persona con la bacteria SARM en la piel. Los Centros para el Control y la Prevención de Enfermedades estiman que el 2 por ciento (o aproximadamente 2 de cada 100) porta la bacteria SARM en la piel y dentro de la nariz. Sin embargo, la mayoría nunca se infectará.
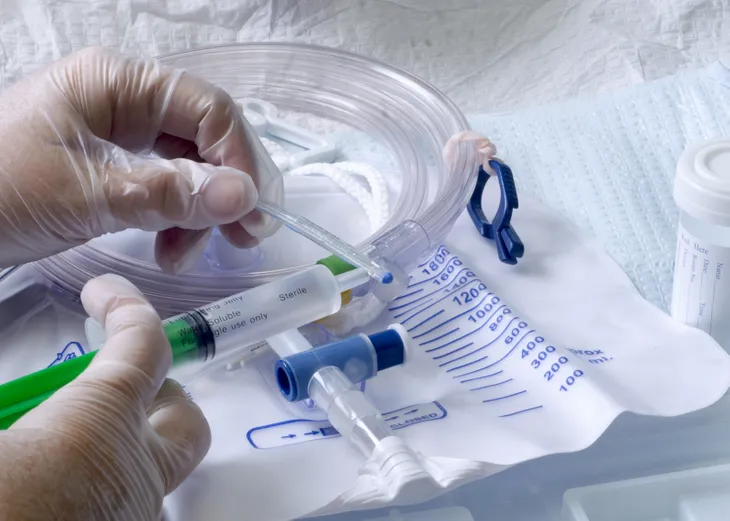
También se puede contraer SARM al entrar en contacto con objetos que contienen la cepa bacteriana. Por ejemplo, en hospitales y hogares de ancianos, las sondas de alimentación y los catéteres son los principales culpables de la bacteria estafilococo, razón por la cual los profesionales médicos han estado tomando precauciones adicionales para evitar la propagación de SARM a pacientes vulnerables.
4. El riesgo de SARM hospitalario
El SARM que ocurre en un hospital o en un hogar de ancianos se conoce como HA- SARM. Por lo general, afecta a las personas más vulnerables: pacientes que han recibido una herramienta o dispositivo médico invasivo, como una sonda de alimentación, una articulación artificial, líquidos intravenosos o catéteres urinarios.
Los pacientes de edad avanzada y las personas enfermas con sistemas inmunitarios comprometidos también corren un mayor riesgo de que el SARM ingrese al cuerpo si sufren una herida o usan una sonda de alimentación. Esta es la razón por la que los centros de atención domiciliaria y los pacientes de atención residencial a largo plazo también tienen un mayor riesgo de contraer HA- SARM.
5. El riesgo del SARM comunitario
El SARM que se contrae en entornos no médicos se denomina C- SARM (o SARM comunitario). Los factores de riesgo de C- SARM son más altos para aquellos que viven y se divierten en ambientes llenos de gente e insalubres.
Esto incluye gimnasios, centros comunitarios, vestuarios deportivos e instalaciones de entrenamiento físico (por ejemplo, militares o de lucha libre). Esta forma de infección bacteriana generalmente se contrae a través de una herida abierta, un rasguño o una abrasión debido al contacto de piel con piel con una persona que porta SARM en su cuerpo.
6. Síntomas primarios de SARM
Como se mencionó anteriormente, el SARM se produce en el lugar de la infección. Esto significa que los síntomas diferirán según el área de infección. Muchas infecciones de SARM entran en cortes o raspaduras menores, picaduras de insectos o incluso granos. Estos comienzan como infecciones tópicas de la piel con la formación de una erupción cutánea o pequeñas protuberancias rojas que se parecen a las espinillas o las picaduras de araña.
Sin embargo, si la erupción se convierte en forúnculos o forma un absceso profundo dentro del cuerpo, puede derivar en una infección potencialmente mortal en el torrente sanguíneo, las articulaciones, los huesos, las heridas quirúrgicas, los pulmones y las válvulas cardíacas. Consulte a su médico inmediatamente al primer signo de infección.
7. Tratamiento de SARM
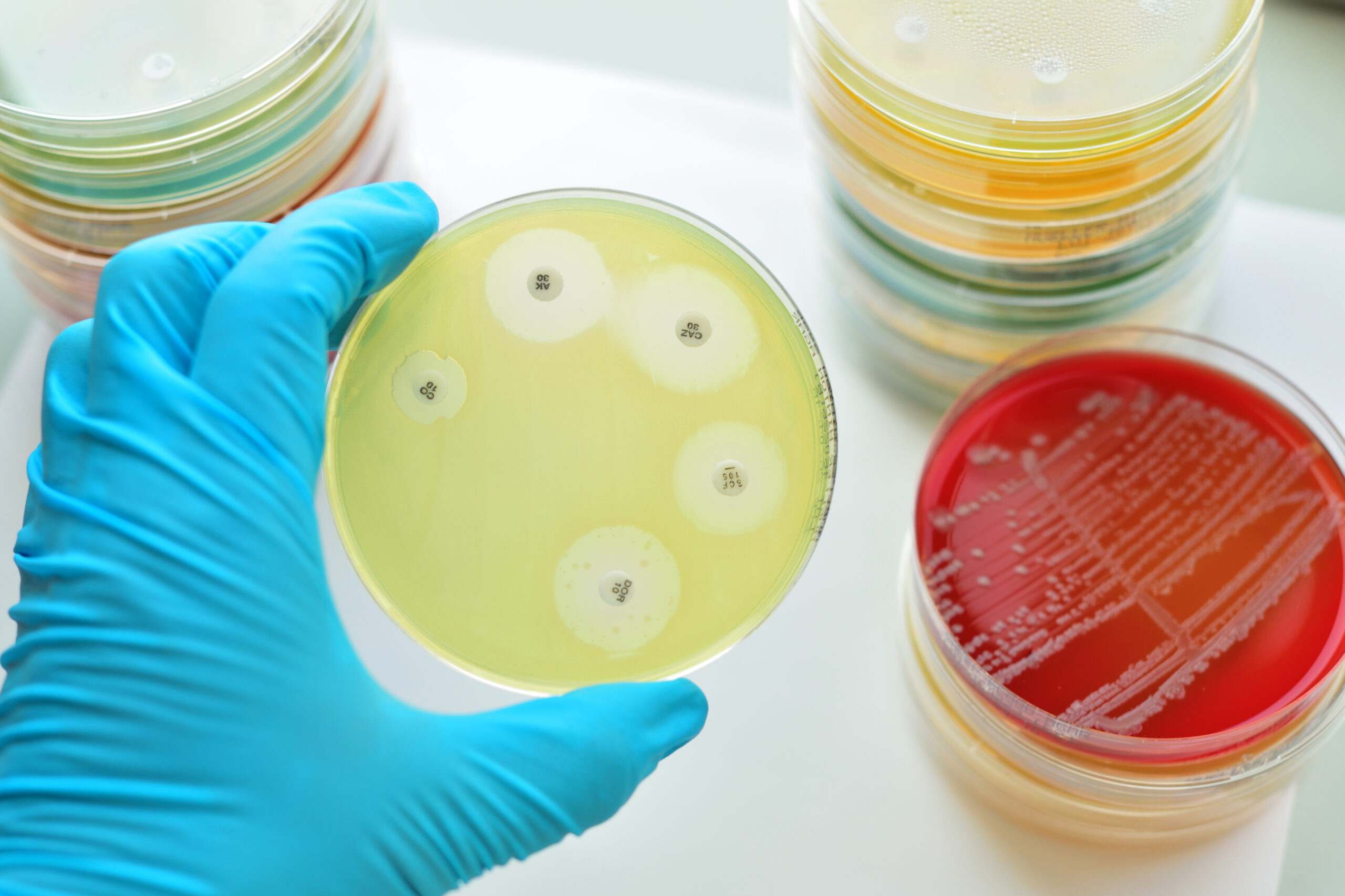
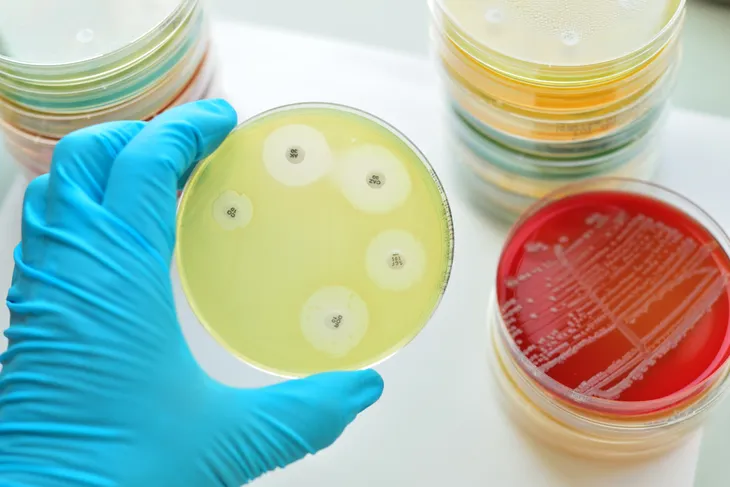
Aunque el SARM es a menudo resistente a los medicamentos, la ciencia médica trabaja continuamente para encontrar nuevas formas de combatir la infección. Para un diagnóstico adecuado, es probable que su médico tome una muestra de tejido o líquido del área infectada para detectar la presencia de la bacteria SARM.
Si se identifica un HA- SARM o C- SARM, su médico aún puede recetarle un antibiótico para ver si la infección responde. Si se produce un absceso superficialmente, su médico puede realizar un drenaje. En casos de absceso interior, puede ser necesaria la cirugía y el aislamiento del paciente en un ambiente estéril.
8. Prevención de la propagación de SARM
Si se encuentra regularmente en lugares cerrados (es decir, un hospital, un gimnasio o un centro residencial), la higiene es esencial para evitar la contracción de SARM. Lávese las manos con frecuencia y minuciosamente con agua y jabón, o use un desinfectante para manos con 62 por ciento de alcohol (mínimo).
Si sufre un corte o abrasión superficial, límpielo inmediatamente y cúbralo con un vendaje limpio y seco para evitar la entrada de bacterias. En las instalaciones deportivas, evite compartir toallas, ropa y productos de higiene personal (por ejemplo, maquinillas de afeitar). Dúchese inmediatamente después de los entrenamientos y las prácticas, y cámbiese a ropa limpia y seca para evitar la propagación de bacterias.