El dolor lumbar (LBP) es la segunda queja más común que escuchan los médicos de atención primaria en los EE. UU. Aproximadamente el 85 por ciento de la población de Estados Unidos ha experimentado dolor lumbar al menos una vez en su vida. La mayoría de los episodios de dolor lumbar ocurren en la región lumbar, de la cintura, o de la columna, que es la que soporta la mayor parte del peso de la parte superior del cuerpo. Está compuesto por cinco vértebras o columna vertebral (L1-L5). Los síntomas que requieren una evaluación urgente del dolor lumbar incluyen pérdida de la función intestinal o de la vejiga, debilidad de las piernas y fiebre. Afortunadamente, la mayoría de los casos de dolor lumbar, independientemente de la causa, se resuelven en dos a cuatro semanas. Doce causas de dolor lumbar incluyen …
Esguinces y distensiones
Los esguinces y torceduras representan la mayoría (70 por ciento) del dolor lumbar agudo (que dura de dos a cuatro semanas). Un esguince representa un estiramiento o desgarro de ligamentos, mientras que una distensión representa un estiramiento o desgarro de un músculo o tendón. Ambos pueden ocurrir como resultado de incorporarse de un modo inadecuado, o simplemente por levantar un objeto que es demasiado pesado.
El tratamiento de los esguinces o distensiones es conservador (no quirúrgico) y puede incluir analgésicos de venta libre (OTC) (acetaminofén, ibuprofeno o naproxeno), relajantes musculares, reposo en cama y uso a corto plazo (menos de dos semanas) de analgésicos u opioides. El reposo en cama es discutible, ya que los estudios han demostrado que más de uno o dos días en realidad pueden llegar a empeorar el dolor.
Enfermedad degenerativa del disco
La enfermedad degenerativa del disco (EDD) es una causa bastante común (10 por ciento) de dolor lumbar agudo (que dura de dos a cuatro semanas). Suele ser consecuencia del envejecimiento normal o, con menos frecuencia, de un trauma. En la EDD, el disco normalmente flexible entre las vértebras (columna vertebral) pierde su elasticidad. El disco pierde su capacidad de amortiguar las fuerzas en la columna, lo que hace que las personas experimenten rigidez y dolor lumbar. Las personas con EDD tienen brotes periódicos de dolor lumbar que no empeoran con el tiempo.
La mayoría de los casos de EDD se tratan mejor con métodos no quirúrgicos. El dolor puede tratarse con analgésicos de venta libre (acetaminofén, ibuprofeno o naproxeno), relajantes musculares y una receta a corto plazo (menos de dos semanas) de narcóticos (opioides). También se ha informado que la manipulación quiropráctica, el ultrasonido y el masaje son útiles en el tratamiento de la EDD. Por último, las inyecciones epidurales de esteroides (ESI) y la estimulación nerviosa eléctrica transcutánea (TENS) pueden ser útiles para la inflamación y el dolor asociados con la EDD.
Rutura de disco
Un disco roto (o herniado) es atribuible al cuatro por ciento de todas las causas de dolor lumbar. El disco flexible entre las vértebras o la columna vertebral se comprime y se rompe. Como resultado, se puede ejercer una mayor presión sobre los nervios espinales (que se encuentran detrás del disco), lo que conduce a un dolor lumbar. Las personas también pueden experimentar entumecimiento y / o debilidad de las extremidades inferiores.
La mayoría de los casos de ruptura de disco responden bien al tratamiento conservador con reposo en cama, analgésicos de venta libre (acetaminofén, ibuprofeno o naproxeno), relajantes musculares, un tratamiento a corto plazo (menos de dos semanas) de analgésicos narcóticos (si es necesario), y fisioterapia (PT). Las inyecciones epidurales de esteroides pueden ser útiles para controlar la inflamación y aliviar el dolor en el dolor lumbar subagudo (cuatro a 12 semanas) a crónico (más de 12 semanas). Como último recurso, es posible que se necesite cirugía para extirpar todo o una parte del disco enfermo.
Fracturas por compresión en la espina dorsal
Las fracturas espinales por compresión contribuyen al cuatro por ciento de todas las causas de dolor lumbar. La osteoporosis, que es el adelgazamiento y debilitamiento del hueso, es la causa más común de este tipo de fractura. La curación de las fracturas por compresión de la columna vertebral puede provocar cifosis, una curvatura de la columna en forma de joroba, que a veces se denomina “joroba de viuda”. La pérdida de altura, a veces de seis pulgadas o más, también es un indicio clínico de este diagnóstico.
La mayoría de los casos de dolor lumbar causado por fracturas por compresión espinal responden bien a medidas habituales como el reposo en cama, analgésicos de venta libre, o, si es necesario, un tratamiento a corto plazo de analgésicos narcóticos. La cirugía puede ser necesaria para casos extremos de dolor lumbar causado por fracturas por compresión espinal. Las técnicas quirúrgicas incluyen vertebroplastia (inyección de cemento quirúrgico en las fracturas), cifoplastia con balón (inyección de cemento en las fracturas después de restaurar la altura con balón) y fusión espinal (uniendo permanentemente dos o más vértebras de la espina dorsal).
Estenosis espinal
La estenosis espinal se refiere al estrechamiento de la columna vertebral ósea que conduce a un aumento de la presión sobre la médula espinal y los nervios, lo que causa el dolor lumbar. Los síntomas asociados pueden incluir debilidad en las piernas y pérdida de sensibilidad. La estenosis espinal representa el tres por ciento de todas las causas de dolor lumbar. Es más comúnmente causada por la artritis de la columna, que conduce a un crecimiento excesivo de huesos llamados espolones. El crecimiento de estos espolones conduce al estrechamiento de la columna vertebral.
El tratamiento de la estenosis espinal es principalmente conservador (no quirúrgico). El dolor de la estenosis espinal puede tratarse con modificación de la actividad, analgésicos de venta libre en farmacias, relajantes musculares, un tratamiento a corto plazo de analgésicos narcóticos (si es necesario), fisioterapia, gabapentina (un medicamento anticonvulsivo que desensibiliza los nervios) y medicamentos antidepresivos. En casos raros, puede ser necesaria la descompresión quirúrgica del nervio espinal para aliviar el dolor.
Ciática
Por ciática nos referimos a la compresión del nervio ciático, el nervio principal que se origina justo debajo de las nalgas y se extiende por la parte posterior de las piernas. El nervio ciático es el nervio más grande del cuerpo humano. La ciática representa menos del uno por ciento de todas las causas de dolor lumbar. Causa dolor lumbar que se describe típicamente como ardor o similar a un shock, que puede irradiarse hacia la parte posterior de la pierna y hacia el pie. Los síntomas asociados pueden incluir entumecimiento y debilidad en la pierna afectada.
El tratamiento de la ciática no suele ser quirúrgico. Las personas pueden responder al calor / hielo, analgésicos de venta libre (acetaminofén, ibuprofeno o naproxeno), relajantes musculares (si es necesario) y uso a corto plazo de analgésicos narcóticos (si es necesario). En casos graves, las inyecciones epidurales de esteroides pueden ayudar a reducir la inflamación. El tratamiento alternativo de la ciática puede incluir acupuntura, manipulación quiropráctica, masajes y terapia cognitivo-conductual (TCC). La mayoría de los casos de ciática se resuelven en seis a 12 semanas. La recurrencia se puede reducir o prevenir con fisioterapia y ejercicios en el hogar.
Espondilolistesis
La espondilolistesis representa menos del uno por ciento de todas las causas de dolor lumbar. Se refiere a una afección caracterizada por una vértebra o columna vertebral que se sale de su lugar y comprime los nervios espinales de la región. La espondilolistesis suele ser consecuencia del envejecimiento normal y, con menos frecuencia, de un traumatismo. La compresión de los nervios espinales conduce a dolor lumbar. Los síntomas asociados pueden incluir entumecimiento o debilidad en una o ambas piernas.
La mayoría de los episodios de dolor lumbar causado por esponilolistesis responden bien al tratamiento conservador, que puede incluir modificación de la actividad, analgésicos de venta libre (acetaminofén, ibuprofeno o naproxeno), fisioterapia para ejercicios de fortalecimiento del núcleo y pérdida de peso. En casos raros, es posible que sea necesario realizar una cirugía para descomprimir el nervio espinal afectado. Alternativamente, se puede realizar una cirugía para fusionar la vértebra afectada con las vértebras superiores e inferiores.
Escoliosis
La escoliosis representa menos del uno por ciento de todas las causas de dolor lumbar. Se refiere a una curvatura lateral (hacia el costado) de la columna. Normalmente, la columna vertebral se alinea en una línea vertical recta. La de tipo idiopática (sin una causa identificable específica) es la más común de las escoliosis y afecta con mayor frecuencia a adolescentes de 10 a 16 años. En general, las niñas tienen más probabilidades que los niños de tener la enfermedad.
El tratamiento de la escoliosis suele depender del grado de curvatura de la columna. Los aparatos ortopédicos son el tratamiento habitual para las personas con una curvatura de la columna entre 25 y 40 grados. El refuerzo puede detener la progresión de la curvatura vertebral observada. Se debe considerar la cirugía para personas con una curvatura de la columna superior a 40 grados. Menos del 0,1 por ciento de las personas con escoliosis tienen una curvatura de la columna superior a 40 grados. La fusión espinal (que une las vértebras de forma permanente) evita el empeoramiento de la curvatura de la columna y no endereza completa y perfectamente la columna.
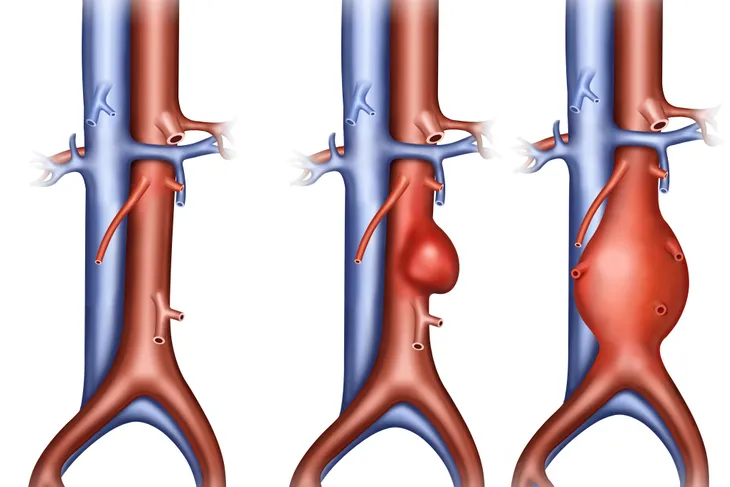
Aneurisma de la aorta abdominal
La aterosclerosis (endurecimiento de las arterias con una placa similar al colesterol) puede provocar el debilitamiento de la pared de la aorta (la arteria más grande del cuerpo) y provocar un abultamiento anormal o aneurisma. Es más probable que ocurra un aneurisma en la porción abdominal de la aorta y se lo conoce como aneurisma aórtico abdominal (AAA). El trastorno se observa con mayor frecuencia en hombres mayores de 60 años con factores de riesgo como el tabaquismo y la presión arterial alta.
La mayoría de las personas con AAA no presentan síntomas, pero cuando el vaso tiene una fuga, puede provocar un dolor lumbar. Aquellos individuos que tengan la suerte de que se descubra su AAA, antes de que se rompa, pueden ser monitoreados. Por lo general, se recomienda la reparación quirúrgica cuando el diámetro del aneurisma es superior a 5,5 cm. Si es necesario, la reparación quirúrgica se realiza con un injerto de material sintético (a menudo Gore-TexTM). Un AAA roto tiene una tasa de mortalidad o muerte cercana al 80 por ciento. En otras palabras, solo el 20 por ciento de las personas sobreviven a un aneurisma aórtico abdominal.
Cálculos renales
Los cálculos renales pueden ser una causa de dolor lumbar. El dolor a menudo se describe como agudo y unilateral (unilateral). La neprolitiasis es el término médico para los cálculos renales. Aproximadamente una de cada 20 personas desarrollará cálculos renales en algún momento de su vida. El dolor lumbar causado por cálculos renales suele ir acompañado de sangre en la orina (hematuria). La deshidratación es un factor de riesgo importante para la formación de cálculos renales. Los tipos de cálculos renales son los siguientes: oxalato de calcio (80 por ciento), fosfato de calcio (5 a 10 por ciento), ácido úrico (5 a 10 por ciento), estruvita (10 a 15 por ciento) y cisteína (1 al 2 por ciento).
La mayoría de las personas con cálculos renales pueden expulsarlos a través de la orina, aunque de forma dolorosa. Como resultado, el tratamiento de los cálculos renales es conservador y puede incluir narcóticos para aliviar el dolor y una mayor ingesta de líquidos para facilitar el paso del cálculo. Los cálculos renales que no pueden pasar a través de la orina pueden necesitar procedimientos invasivos para ayudar en su paso. La litotricia utiliza ondas sonoras para triturar piedras en pedazos muy pequeños. Algunos cálculos deben extirparse quirúrgicamente, lo que se denomina nefrolitotomía percutánea.
Osteomielitis
La osteomielitis se refiere a una infección de la vértebra o columna vertebral y, por lo tanto, puede ser una causa de dolor lumbar. La mayoría de los casos de osteomielitis vertebral involucran la región lumbar o de la cintura de la columna vertebral. La infección generalmente se transmite a través de la sangre y puede ser bacteriana, viral o fúngica (hongos). La causa más común de osteomielitis vertebral es la bacteria Staphylococcus aureus. Los síntomas que pueden acompañar al dolor lumbar incluyen fiebre, escalofríos, hinchazón, pérdida de peso y dolor nocturno peor que el dolor diurno.
El tratamiento de la osteomielitis generalmente no es quirúrgico e implica un ciclo de cuatro a seis semanas de antibióticos intravenosos (IV). El refuerzo es otro elemento del tratamiento para la osteomielitis, ya que proporciona estabilidad espinal mientras se cura la infección. El refuerzo puede continuarse durante seis a 12 semanas. En raras ocasiones, la descompresión quirúrgica es necesaria para un absceso que ejerce una presión indebida sobre un nervio espinal. La fusión de la columna generalmente se realiza simultáneamente para estabilizar la vértebra afectada.
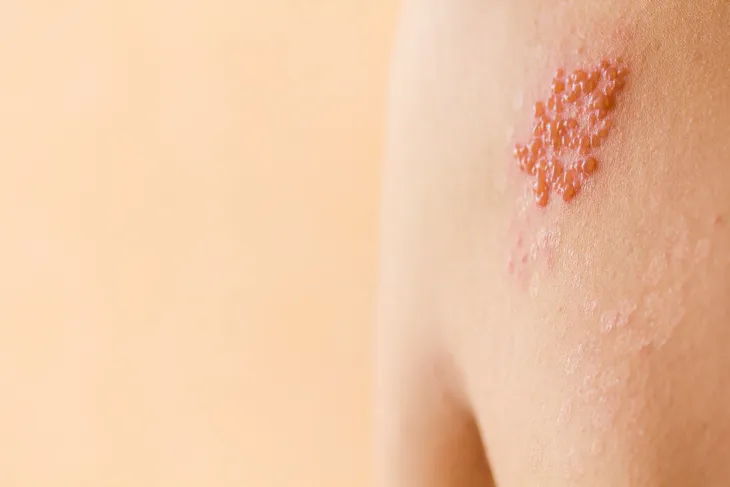
Herpes
La culebrilla, o herpes zóster, es una causa poco frecuente de dolor lumbar. El herpes zóster es una infección viral que causa una erupción dolorosa. Puede ocurrir en cualquier parte del cuerpo, pero más comúnmente aparece como una franja singular de ampollas que envuelven el lado izquierdo o derecho del torso sin cruzar la línea media del cuerpo. El mismo virus (virus de la varicela-zóster) responsable de causar la varicela causa el herpes zóster. Después de que una persona se recupera de la varicela, el virus permanece latente en las raíces nerviosas y se reactiva muchos años después y causa culebrilla.
Cualquiera que haya tenido varicela puede desarrollar herpes zóster, que puede ser extremadamente doloroso. Hay una vacuna disponible para reducir el riesgo de herpes zóster. El Centro para el Control y la Prevención de Enfermedades de EE. UU. Recomienda la vacuna contra la culebrilla (ZostavaxTM) para adultos de 60 años o más. El tratamiento oportuno del herpes zóster con medicamentos antivirales (aciclovir, valaciclovir o famciclovir) puede acelerar la curación y reducir las posibilidades de complicaciones como neuralgia posherpética, pérdida de la visión, parálisis facial e infecciones de la piel.