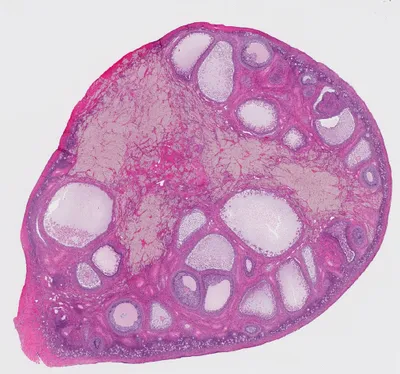
Nur weil der Monat September im Nu vergangen ist, bedeutet das nicht, dass wir uns keine Sorgen mehr über Eierstockkrebs machen müssen. Klar, der September ist der Gedenkmonat für Eierstockkrebs. Laut einigen ziemlich beängstigenden Statistiken der Amerikanischen Krebsgesellschaft steht diese Krebsart jedoch auf Platz 8, was sie zu einer der häufigsten Krebsarten der Entwicklungsländer macht und zur fünfthäufigsten unter Frauen. Medical News Today behauptet, dass eine von ungefähr 70 Frauen in ihrem Leben mit Eierstockkrebs diagnostiziert wird. Und im Gegensatz zu Brustkrebs wird er bei 85 Prozent der Frauen erst in einem späten Stadium erkannt.
Hier sind 7 häufige Risikofaktoren von Eierstockkrebs…
1. Rauchen
Laut Befunden der Internationalen Krebsfroschungsagentur (IARC), ist das Rauchen für 3 Prozent der Eierstockkrebsfälle verantwortlich. Als Unterstützung für diesem Zusammenhang zwischen dem Tabakrauchen und Eierstockkrebs liefert Cancer Research U.K. die folgende Statistik…
Weibliche Raucher haben eine 31 bis 49 Prozent höhere Wahrscheinlichkeit an Eierstockkrebs zu erkranken als Frauen, die noch nie geraucht haben. Auch die Dauer des Rauchens spielt eine große Rolle.
2. Polyzystisches Ovar-Syndrom
Das Eunice Kennedy Shriver Nationale Institut für Kindergesundheit und menschliche Entwicklung weist darauf hin, dass das polyzystische Ovar-Syndrom (PZOS) das Risiko bestimmter Krebsarten erhöhen kann, inklusive Brust- und Eierstockkrebs. Das Risiko von Eierstockkrebs ist bei Frauen mit PZOS sogar dreimal so hoch.
Wenn Sie mit PZOS diagnostiziert wurden, oder eine genetische Veranlagung für Eierstockkrebs haben, dann sollten Sie eine jährliche Beckenuntersuchung (z.B. Pap-Abstrich) von Ihrem Arzt durchführen lassen, um auf Eierstockkrebs zu untersuchen.
3. Das Alter
Forschungen der Mayo Clinic weisen darauf hin, dass verschiedene Altersmerkmale bei Frauen auf eine Gefährdung durch Eierstockkrebs später im Leben hinweisen können. Beispielweise gibt es laut der Klinik eine Verbindung zwischen früher Menstruation (vor einem Alter von 12 Jahren) und einem erhöhten Eierstockkrebsrisiko.
Zudem kann das Risiko an Eierstockkrebs zu erkranken erhöht sein, wenn die Menopause vor dem 52. Lebensjahr einsetzte. Eierstockkrebs kann zwar Frauen jeglicher Altersgruppen treffen, aber am wahrscheinlichsten tritt er bei Frauen im Alter zwischen 50 und 60 Jahren auf.
4. Hormonersatztherapie
Eine Hormontherapie wird oft verschrieben, um Hitzewallungen, Reizbarkeit und vaginale Trockenheit zu lindern, was mit der Menopause auftreten kann. Jedoch liefern Spekulationen darüber, dass Hormontherapien das Brust- und Eierstockrisiko erhöhen, Grund zur Sorge.
Beobachtungsstudien des National Women’s Health Network (NWHN) ergaben, dass eine Östrogen-Hormonersatztherapie, in großen Dosen und über einen langen Zeitraum, das Eierstockkrebsrisiko erhöhen kann. Befunde einer medizinischen Analyse aus dem Jahr 2007 zeigen, dass Patientinnen, die nur Östrogen einnahmen (im Gegensatz zu einer Östrogen-Progestin-Kombination) zu 1300 zusätzlichen Fällen von Eierstockkrebs und 1000 Todesfällen durch Eierstockkrebs zwischen 1991 und 2007 in Großbritannien beitrugen.
5. BRCA1 & BRCA2 Genmutation
Die Mayo Clinic hält BRCA1 und BRCA2 vererbliche Genmutationen für eine mindere Ursache von Eierstockkrebs (sowie Brustkrebs). Diese Gene, die in Familien mit mehreren Brustkrebsdiagnosen in der Vergangenheit gefunden werden können, verursachen auch das Lynch-Syndrom.
Das Lynch-Syndrom, eine Art des hereditärem non-polypösem kolorektalem Karzinoms, verursacht durch BRAC1 und BRAC2 Genmutationen, steht mit einer erhöhten Darmkrebs- (bei Männern und Frauen) und Eierstockkrebswahrscheinlichkeit (bei Frauen) in Zusammenhang.
6. Fruchtbarkeitsbehandlungen
Studien, die von der Nationalen Krebsgesellschaft (NCS) zitiert wurden, bringen die Verwendung von Fruchtbarkeitsmedikamenten mit einem erhöhten Eierstockkrebsrisiko in Zusammenhang. Die NCS deuten auf das Fruchtbarkeitsmedikament Clomiphen-Zitrat hin, das bei einer Einnahme von länger als einem Jahr ein Risikofaktor für „geringe, bösartige, potentielle“ Ovarialkarzinome ist.
Patientinnen, die sich einer Fruchtbarkeitsbehandlung unterziehen, sollten von ihrem Arzt auf die Risiken hingewiesen werden. Beispielsweise sind die Risiken bei Frauen bedeutend höher, die unfruchtbar sind und nicht schwanger werden, während sie das Medikament nehmen – im Vergleich zu Frauen, die schwanger werden und ein Kind austragen.
7. Intrauterine Verhütung
Manche Studien deuten zwar auf einen Zusammenhang zwischen intrauterinen Verhütungsmitteln (IUPs) und Eierstockkrebs hin, aber Forschungen der National Institutes of Health (NIH) haben etwas anderes gezeigt. Die NIH veröffentlichten die Ergebnisse einer finnischen Studie aus dem Jahr 2014, in der die Verwendung von Levonorgestrel-ausschüttenden Intrauterinpessaren gegen die Entwicklung von endometrialem Adenokarzinom bei finnischen Frauen vor der Menopause im Alter zwischen 30 und 49 Jahren überwacht wurde.
Über einen Zeitraum von 13 Jahren wurden unter den 855.324 Frauen, die Intrauterinpessare verwendeten, 2.781 Krebsfälle entdeckt. Darüber hinaus zeigte sich, während das intrauterine System mit einem erhöhten Brustkrebsrisiko in Zusammenhang gebracht wurde, ein schützender Effekt gegen die Entwicklung von bösartigen endometrialem, ovarialen, Bauchspeicheldrüsen- und Lungentumoren.